Po co aktywnej rodzinie przemyślana apteczka turystyczna
Symboliczna apteczka kontra realna pomoc
W wielu domach „apteczka turystyczna” to kilka plastrów, syrop na kaszel i dawno przeterminowany spray na komary wrzucone do kosmetyczki. Teoretycznie coś jest, praktycznie – w sytuacji awaryjnej niewiele to daje. Prawdziwa apteczka turystyczna dla aktywnej rodziny ma pozwolić opanować najczęstsze, lekkie problemy zdrowotne oraz kupić czas, gdy trzeba dojechać do lekarza.
Różnica jest prosta: symboliczna apteczka działa „alibi” – można powiedzieć, że coś się zabrało. Przemyślana apteczka jest efektem świadomych decyzji: wiadomo, na co jesteście narażeni, co chcecie móc ogarnąć samodzielnie, a kiedy od razu szukać lekarza. Im bardziej aktywny wyjazd i im dalej od cywilizacji, tym większe znaczenie ma ta różnica.
Najczęstsze sytuacje na wyjazdach z dziećmi
Większość rodzinnych „dramatów medycznych” to nie są spektakularne złamania, tylko drobiazgi, które potrafią skutecznie zepsuć dzień:
- otarcia i pęcherze – nowe buty, długi marsz, piasek w sandałach;
- skaleczenia i zadrapania – rower, plac zabaw, gałęzie w lesie;
- ukąszenia owadów – komary, osy, kleszcze, meszki;
- gorączka i infekcje wirusowe – szczególnie u dzieci w wieku żłobkowo-przedszkolnym;
- biegunki i wymioty – zmiana diety, podróż, „lokalne specjały”;
- odwodnienie i przegrzanie – upał, aktywność, za mało płynów;
- bóle głowy, brzucha, zęba – często w nieoczekiwanym momencie.
To właśnie na takie sytuacje opłaca się zbudować apteczkę. Złamanie czy ciężkie urazy i tak wymagają pilnej pomocy medycznej – tu apteczka ma znaczenie głównie jako pierwszy opatrunek i środek do zabezpieczenia do czasu dotarcia do lekarza.
Dlaczego nie da się zabrać wszystkiego „na wszelki wypadek”
Najgroźniejsza iluzja przy pakowaniu apteczki brzmi: „a co jeśli…”. Jeśli poddać się temu bez kontroli, skończy się na torbie leków większej niż bagaż na ubrania. Problem nie dotyczy tylko wagi i miejsca. Duża ilość preparatów oznacza:
- większe ryzyko pomyłki (podanie niewłaściwego leku, podwójnego dawkowaniu tej samej substancji pod różnymi nazwami handlowymi);
- większą szansę, że coś się przeterminuje i nawet nikt tego nie zauważy;
- trudność w szybkim znalezieniu właściwego środka w stresie.
Lepszym podejściem jest świadomy priorytet: zabezpieczyć to, co najczęstsze i co można leczyć samemu, oraz mieć minimalne wsparcie w poważniejszych sytuacjach (np. bandaż uciskowy, leki przewlekłe, numer ICE do lekarza). Reszta to dostęp do lokalnej służby zdrowia.
Specyfika aktywnych rodzin: różne potrzeby w jednym plecaku
Rodzinny wyjazd oznacza mieszankę wieku, masy ciała, chorób przewlekłych i tolerancji na ból. Dorosły przejdzie 15 km z obtartą piętą, dziecko – przerwie wycieczkę po pierwszym bolesnym pęcherzu. Dlatego w apteczce turystycznej dla rodziny przydają się:
- środki dostosowane do masy ciała dzieci (np. paracetamol/ibuprofen w dawkach pediatrycznych);
- formy leków, które dziecko realnie przyjmie (często nie tabletki, a syrop lub czopek);
- rozwiązania „szybkiego działania” na odciski, otarcia, ukąszenia, które pozwolą kontynuować wyjście;
- uwzględnienie różnego progu bólu – nie każde dziecko „zaciska zęby”.
Dochodzi jeszcze kwestia chorób przewlekłych: astma, alergie, atopowe zapalenie skóry, cukrzyca. Tu apteczka musi zawierać nie tylko standardowe wyposażenie, ale też odpowiedni zapas leków specjalistycznych i sprzętu (np. glukometr, zapas igieł, inhalator zapasowy).
Kiedy apteczka ma sens, a kiedy wystarczy lekarz i apteka
Nie każdy wyjazd wymaga takiej samej apteczki. Na nocleg w hotelu w mieście blisko apteki i SOR-u nie ma sensu targać połowy szafki lekowej z domu. Natomiast na wielogodzinny trekking z dziećmi w górach już tak. Praktyczna zasada:
- im dalej od cywilizacji i im dłużej będzie trwał powrót do lekarza – tym bogatsza apteczka dzienna w plecaku;
- im krótszy dystans do apteki i szpitala – tym bardziej można ograniczyć się do podstaw + leki przewlekłe.
Zestaw „baza” można trzymać w miejscu noclegu (apartament, namiot, kamper), a do plecaka pakować skróconą wersję, bez przesady ale z rozsądkiem. W wielu sytuacjach to właśnie ten podział decyduje o tym, czy apteczka jest praktyczna, czy tylko teoretycznie „super wypasiona”, ale zostaje w pokoju, bo waży zbyt dużo.
Jak dopasować apteczkę do rodzaju wyjazdu i składu rodziny
Różne scenariusze wyjazdów – różne priorytety
Najczęstszy błąd to „jedna apteczka na wszystko”. Inne ryzyka ma weekend w pensjonacie w Karkonoszach, inne dwutygodniowy kemping nad jeziorem, a jeszcze inne city break w dużym mieście za granicą. Kilka typowych scenariuszy:
- Weekend w Polsce (miasto lub popularny kurort) – wystarczy ograniczony zestaw: leki na gorączkę, podstawowe opatrunki, coś na biegunkę i alergię, leki przewlekłe. Resztę można dokupić.
- Tydzień nad morzem – większy nacisk na: kremy z filtrem, środki na oparzenia słoneczne, elektrolity, spraye na owady, coś na ukąszenia, biegunkę i odwodnienie.
- Góry/trekking – kluczowe są: porządne plastry, opatrunki, bandaż elastyczny, środek dezynfekujący, coś na ból i gorączkę, folia NRC, drobne rzeczy typu pęseta. Dystans do cywilizacji rośnie – rośnie też znaczenie pierwszej pomocy.
- Rowery, kajaki – częste są otarcia, skręcenia, upadki. Oprócz typowych opatrunków warto mieć bandaż elastyczny, chłodne okłady w żelu, środek na komary i kleszcze, wodoodporne opakowanie na apteczkę.
- Kemping, wyjazd pod namiot – częste mikrourazy, skaleczenia przy gotowaniu, kontakt z naturą, owady, zmiany temperatury. Apteczka „baza” powinna być bardziej rozbudowana, bo do lekarza nie zawsze jest blisko.
- Urlop za granicą (szczególnie poza UE) – dochodzą kwestie: inne standardy sanitarne, inna flora bakteryjna, bariera językowa. Zapas leków podstawowych i przewlekłych nabiera większego znaczenia.
Kryteria doboru wyposażenia apteczki
Aby uniknąć przypadkowego pakowania, można oprzeć się na kilku prostych pytaniach:
- Jak daleko od cywilizacji? – jeśli do lekarza jedziesz 10 minut, nie musisz mieć połowy gabinetu medycznego. Jeśli jesteś w górach czy na odludziu – priorytetem są środki do zabezpieczenia poważniejszej rany czy skręcenia.
- Jak długo trwa wyjazd? – na weekend wystarczą mniejsze ilości. Na dwa tygodnie trzeba przewidzieć, że coś zdarzy się „statystycznie” częściej.
- Jakim środkiem transportu jedziecie? – samolot = ograniczenia bagażu podręcznego (płyny, ostre narzędzia). Auto = większa swoboda, można mieć „bazę” w bagażniku.
- Jaka pora roku i klimat? – lato i upał = odwodnienie, oparzenia słoneczne, owady. Zima = wychłodzenie, poślizgnięcia, odmrożenia.
- Jakie aktywności? – spokojne zwiedzanie miasta vs via ferraty z nastolatkami. Rodzaj aktywności mocno wpływa na prawdopodobne urazy.
Te kryteria pomagają podjąć racjonalne decyzje, zamiast pakować się „na ślepo”. W praktyce wystarczy kartka i długopis: wypisać najgorsze realistyczne scenariusze i dobrać do nich minimum środków.
Wiek dzieci i choroby przewlekłe w rodzinie
Apteczka turystyczna dla rodziny z niemowlakiem będzie wyglądać zupełnie inaczej niż dla rodziny z dwójką nastolatków. Przykładowo:
- Niemowlę – podstawą są: leki przeciwgorączkowe w odpowiedniej formie (zwykle czopki lub krople), sól fizjologiczna do nosa, maści ochronne, środki na odparzenia, probiotyk zalecony przez lekarza, aspirator do noska, termometr.
- Przedszkolak – istotne: syrop/przeciwgorączkowy, prosty lek na biegunkę zgodny z zaleceniem pediatry (np. probiotyk, dużo ORS), plasterki „dziecięce”, środek na ukąszenia dostosowany wiekiem, roztwór nawadniający o akceptowalnym smaku.
- Nastolatki – często mogą przyjmować leki w dawkach zbliżonych do dorosłych, ale apteczka powinna uwzględniać np. środki na bóle menstruacyjne, plastry dopasowane do aktywności sportowych, leki na trądzik, jeżeli ich odstawienie byłoby problematyczne.
W przypadku chorób przewlekłych (astma, alergia, padaczka, cukrzyca) kluczowe jest:
- posiadanie wystarczającego zapasu leków na cały wyjazd + rezerwa na opóźnienia;
- pakowanie części zapasu oddzielnie (np. część w bagażu, część w plecaku) – na wypadek zgubienia bagażu;
- zapisanie na kartce nazw substancji czynnych, nie tylko handlowych – za granicą bywa to kluczowe;
- krótka notatka medyczna (po polsku i angielsku), zwłaszcza w poważniejszych chorobach.
Apteczka w aucie, plecaku dziennym i „bazie”
Jedna z najbardziej praktycznych zasad: nie istnieje „jedna apteczka na wszystko”, istnieją trzy poziomy:
- Apteczka samochodowa / transportowa – raczej do poważniejszych zdarzeń: większe opatrunki, nożyczki, rękawiczki, folia NRC, podstawowe leki. To zaplecze przy dłuższej podróży autem.
- Apteczka „baza” – trzymana w miejscu noclegu (apartament, kemping). Najbardziej rozbudowana, obejmuje większy zapas leków, płyny, dodatkowe środki higieny i opatrunkowe.
- Apteczka dzienna w plecaku – mała, lekka, maksymalnie praktyczna. Tylko to, co może się przydać tu i teraz w trakcie wyjścia.
Wiele „przeładowanych” apteczek wynika z prób upchania tych trzech funkcji w jednym zestawie. Prościej i sensowniej jest pogodzić się z tym, że:
- w bazie można mieć więcej (np. większą butelkę środka dezynfekującego),
- w plecaku zabiera się małe opakowania i saszetki,
- w aucie trzyma się głównie sprzęt pierwszej pomocy plus kilka kluczowych leków.
Między minimalizmem a „paranoją” pakowania
Skrajności rzadko się sprawdzają. Z jednej strony „weźmiemy tylko jeden plaster, jakoś to będzie”, z drugiej „bierzemy wszystko, co mamy w domu”. Rozsądny środek to:
- analiza prawdopodobnych zdarzeń (otarcia, przeziębienia, ukąszenia, biegunki);
- dostosowanie ilości – nie trzeba mieć opakowania 50 plastrów, ale 6–10 sensownie dobranych rozmiarów;
- stawianie na uniwersalne środki zamiast 5 prawie identycznych specyfików.
Jeżeli apteczka jest tak duża, że zostaje w pokoju, a Wy wychodzicie „na lekko” – to sygnał, że konstrukcja jest zbyt rozbudowana. Priorytetem jest używalność, nie imponująca lista wyposażenia.
Podstawowe środki opatrunkowe – co jest naprawdę niezbędne
Minimalny zestaw na skaleczenia i otarcia
Większość „akcji” z apteczką to w praktyce krew z kolana, obtarta pięta albo zadrapanie od gałęzi. Pod to warto zbudować rdzeń wyposażenia. Zamiast pięciu egzotycznych sprayów, lepiej mieć kilka sprawdzonych elementów dobrej jakości:
- plastry w różnych rozmiarach – kilka małych (na palce), kilka średnich, 1–2 większe; dobrze, jeśli są elastyczne i „oddychające;
- plastry na pęcherze (typu hydrokoloidowe) – szczególnie przy trekkingu, butach górskich, sandałach, nowych butach dziecięcych;
- jałowe gaziki (kompresy) 5×5 cm i 7×7/9×9 cm – do przemywania i osłonięcia większej rany;
- rękawiczki jednorazowe (nitrylowe) – minimum jedna para w apteczce dziennej, kilka par w „bazie”;
- plastry w rolce (przylepiec) – do mocowania gazików, bandaży, także przy braku samoprzylepnych opatrunków;
- nożyczki medyczne (w apteczce samochodowej i „bazie”) – do cięcia opatrunków, ubrania przy urazie.
Rodzice często kupują gotowe „kolorowe” zestawy dziecięce. Mogą być, jeśli poprawiają współpracę z dzieckiem, ale technicznie są zwykle słabsze. Dobry plaster trzyma się skóry także po kąpieli w jeziorze, nie tylko przez 20 minut na placu zabaw.
Czym i jak oczyszczać rany
Spór o to, czym przemywać ranę, wraca jak bumerang. Podstawowa zasada: lepiej delikatnie, ale dokładnie oczyścić ranę, niż wylewać na nią pół apteczki „dezynfekcji”.
- Czysta woda + mydło – przy drobnych skaleczeniach w warunkach kempingu lub pokoju hotelowego często wystarczy. Mechaniczne usunięcie brudu ma większe znaczenie niż rodzaj preparatu.
- Roztwór soli fizjologicznej (NaCl 0,9%) – bardzo uniwersalny, łagodny, nadaje się do przemywania oczu, ran, śluzówek. W podróży praktyczne są małe ampułki jednorazowe.
- Środek odkażający na skórę (np. z oktenidyną lub podobną substancją) – mała butelka lub spray, koniecznie dostosowany do wieku dziecka; wielu specjalistów odchodzi od „klasycznej” wody utlenionej jako głównego środka.
Uproszczenie typu „im bardziej szczypie, tym lepiej dezynfekuje” jest mylące. Celem jest ograniczenie ryzyka zakażenia, nie dodatkowe drażnienie tkanek. Przy głębokich, zanieczyszczonych ranach i tak najważniejszy będzie szybki kontakt z lekarzem, nie rodzaj użytego sprayu.
Opatrunki na większe urazy i krwawienia
Nawet podczas rodzinnego wyjazdu może zdarzyć się poważniejszy upadek. Zwykle nie jest to „filmowa tragedia”, ale rana wymagająca zszycia lub mocniejszego ucisku. Zestaw minimum:
- kilka większych jałowych kompresów (np. 10×10 cm) – do ucisku krwawiącej rany lub osłonięcia większego otarcia;
- bandaż elastyczny (rolka 8–10 cm) – do stabilizacji stawu przy podejrzeniu skręcenia, do dociśnięcia opatrunku;
- bandaż dziany – lżejszy, do mocowania kompresów przy braku plastra w rolce;
- opatrunek indywidualny (tzw. „W”) – w apteczce samochodowej lub trekkingowej; raczej na gorsze scenariusze, ale nie zajmuje wiele miejsca.
Przy podejrzeniu złamania czy silnym bólu stawu bandaż elastyczny nie jest „leczeniem”, tylko doraźnym zabezpieczeniem przed nadmiernym ruchem do czasu konsultacji medycznej. Zbyt ciasne bandażowanie może zrobić więcej szkody niż pożytku – szczególnie u dzieci z wąskimi kończynami.
Drobne akcesoria, które często ratują sytuację
Małe elementy niewiele ważą, a w praktyce bywają kluczowe:
- pęseta – do usuwania drzazg, kolców, czasem kleszczy (choć do tych ostatnich lepszy bywa dedykowany przyrząd);
- agrafki – do zabezpieczenia temblaka z chusty trójkątnej lub przypięcia opatrunku do ubrania;
- chusta trójkątna (tekstylna lub jednorazowa) – do unieruchomienia ręki, osłonięcia głowy, improwizowanego opatrunku;
- folia NRC – przydatna nie tylko w górach; przy wychłodzeniu, wstrząsie, długim oczekiwaniu na pomoc.
W miejskim wyjeździe część z tego może zostać w „bazie”, ale przy dłuższych wyjściach z dziećmi poza utarte szlaki rozsądniej mieć komplet przy sobie.
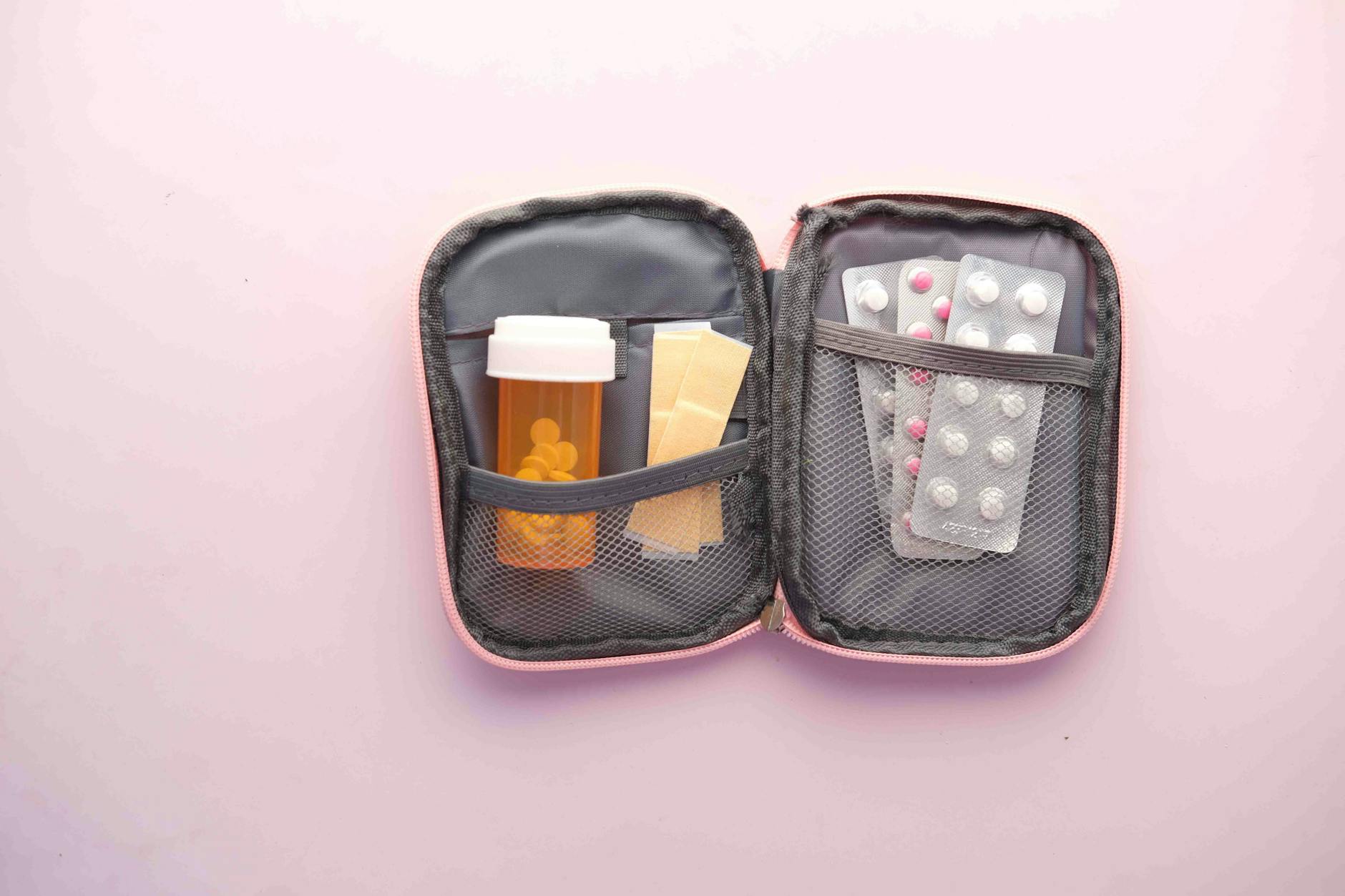
Leki przeciwbólowe, przeciwgorączkowe i przeciwzapalne dla dzieci i dorosłych
Dlaczego lepiej mieć „swoje” leki niż liczyć na hotelową apteczkę
Ból głowy w nocy, nagła gorączka u dziecka, bolesne stłuczenie po upadku – to sytuacje, w których decyzje podejmuje się szybko, czasem w obcym języku. Własny zestaw minimalizuje ryzyko nieporozumień i improwizacji.
Firmy, nazwy handlowe i dawki różnią się między krajami. Łatwo o pomyłkę przy barierze językowej. Posiadanie znanego leku z czytelną ulotką w swoim języku zwykle redukuje stres i margines błędu.
Podstawowe substancje czynne – bez przywiązania do marek
Rodzinny zestaw przeciwbólowy i przeciwgorączkowy zwykle opiera się na dwóch, maksymalnie trzech substancjach. Z punktu widzenia skuteczności i bezpieczeństwa bardziej liczy się dawka i sposób podania, niż logo na opakowaniu.
- Paracetamol – klasyka przy gorączce i bólu u dzieci i dorosłych; dostępny w formie syropu, kropli, tabletek, czopków.
- Ibuprofen (lub inny NLPZ dopuszczony u dzieci) – działa przeciwbólowo, przeciwgorączkowo i przeciwzapalnie; bardziej „obciąża” przewód pokarmowy niż paracetamol, więc wymaga rozsądnego stosowania.
- Inny lek przeciwzapalny dla dorosłych (np. naproksen, diklofenak w tabletkach lub maściach/żeli) – opcjonalnie, przy bólach stawowo-mięśniowych po dużym wysiłku.
Łączenie kilku preparatów na bazie tej samej substancji (np. dwóch różnych „marek” paracetamolu) jest częstym, niebezpiecznym błędem. Kluczem jest sprawdzenie składu przed podaniem leku i notowanie podanych dawek, zwłaszcza u dzieci.
Formy podania dopasowane do wieku i sytuacji
Kwestia, która często jest pomijana: lek może być idealnie dobrany, ale jeśli dziecko nie jest w stanie go przyjąć, to efekt jest zerowy. W praktyce dobrze przewidzieć kilka scenariuszy.
- Niemowlęta i małe dzieci – najczęściej stosuje się krople, syropy lub czopki. Czopki bywają nieocenione przy wymiotach lub gdy dziecko nie chce połykać.
- Przedszkolaki – syropy, zawiesiny, czasem już małe tabletki do rozgryzania. Smak i akceptowalna konsystencja mają realne znaczenie.
- Nastolatki i dorośli – klasyczne tabletki lub kapsułki, ewentualnie saszetki do rozpuszczania.
Dawkowanie u dzieci zwykle liczy się na kg masy ciała, a nie „na oko”. Uogólnione tabele z internetu bywają mylące; bezpieczniej opierać się na zaleceniach z ulotki lub wcześniejszych wskazaniach pediatry. Wątpliwości przy nietypowych sytuacjach (np. choroby wątroby, nerek, odwodnienie) wymagają konsultacji, a nie zgadywania.
Jak łączyć leki przeciwgorączkowe u dzieci
Wielu rodziców naprzemiennie stosuje paracetamol i ibuprofen. Bywa to praktykowane, ale nie jest „domyślnym standardem” na każdy katar i 37,8°C. Zwykle zaczyna się od jednego leku w prawidłowej dawce. Zamiana lub naprzemienne podawanie może wchodzić w grę przy wysokiej gorączce i złej tolerancji, po wcześniejszych indywidualnych zaleceniach lekarza.
Dwie pułapki:
- zbyt częste podawanie – „na zapas”, zanim lek przestanie działać, co zwiększa ryzyko przedawkowania;
- brak zapisu godzin i dawek – szczególnie gdy lek podają na zmianę różne osoby dorosłe.
Prosty schemat zapisany na kartce (godzina, nazwa, dawka) potrafi uchronić przed poważnym błędem, zwłaszcza w nocy czy w podróży.
Leki miejscowe na ból i stłuczenia
Przy aktywnych wyjazdach częstsze od infekcji bywają obtłuczone piszczele, nadwyrężone kolana, bolące plecy. Tutaj zakres wyposażenia zależy od miejsca i rodzaju wyprawy.
- żel lub maść przeciwzapalna (z ibuprofenem, diklofenakiem lub inną substancją) – dla dzieci trzeba sprawdzić dolną granicę wieku; w razie zgody lekarza wygodne w stosowaniu u nastolatków i dorosłych;
- chłodzący okład żelowy lub jednorazowe kompresy „cold pack” – przydatne przy świeżych urazach, skręceniach; w wersji wielorazowej trzymany w zamrażarce w „bazie”;
- plastry rozgrzewające (dla dorosłych) – bardziej na przewlekłe bóle mięśni po dużym wysiłku niż na świeże urazy.
Mocno rozgrzewające maści „na wszystko” nie zawsze są dobrym rozwiązaniem przy ostrych urazach, zwłaszcza u dzieci. U nich częściej sprawdza się prosty schemat: chłodzenie, uniesienie kończyny, lek przeciwbólowy w doustnej, właściwej dawce i ocena, czy potrzebna jest diagnostyka obrazowa.
Problemy żołądkowo-jelitowe na wyjazdach i jak się na nie przygotować
Dlaczego „zemsta faraona” i biegunkowe historie to klasyk urlopowy
Zmiana wody, jedzenia, rytmu dnia, więcej słodyczy i przekąsek „bo wakacje” – to mieszanka sprzyjająca rewolucjom żołądkowo-jelitowym nawet bez egzotycznych bakterii. U dzieci dodatkowo dochodzi tendencja do brania do ust wszystkiego, co wpadnie w ręce.
Biegunka turystyczna ma różne oblicza: od łagodnego, jednodniowego epizodu po sytuacje, które wymagają pilnej pomocy lekarskiej. Apteczka nie zastąpi diagnostyki, ale może zapewnić komfort i bezpieczeństwo do czasu konsultacji.
Podstawowy zestaw na biegunkę i wymioty
Zamiast trzech „cudownych preparatów na jelita”, lepiej postawić na kilka elementów o udowodnionym znaczeniu:
- oralne płyny nawadniające (ORS) – saszetki do rozpuszczenia w wodzie, koniecznie dostosowane składem do małych dzieci, jeśli jadą z Wami; kluczowe przy biegunce i wymiotach;
- probiotyk z zalecenia lekarza (szczególnie u dzieci) – nie jest „magiczną tarczą”, ale bywa elementem terapii lub profilaktyki, zwłaszcza przy antybiotykoterapii;
- lek hamujący perystaltykę (np. z loperamidem) – tylko dla dorosłych i starszych nastolatków, z zachowaniem ostrożności; nie jest zalecany u małych dzieci przy ostrej biegunce infekcyjnej;
- preparaty absorbujące (np. z racekadotrylem lub innymi substancjami, zależnie od zaleceń pediatry) – czasem wykorzystywane w leczeniu biegunki u dzieci; dobór zależy od wieku i kraju, w którym przebywacie;
- środki przeciwgorączkowe – bo biegunce infekcyjnej często towarzyszy gorączka, zwłaszcza u najmłodszych.
Nadmierna wiara w „stopery biegunki” może być groźna. Zatrzymanie stolca nie zawsze oznacza rozwiązanie problemu – bywa, że utrudnia usunięcie toksyn. U dzieci priorytetem jest nawadnianie i ocena stanu ogólnego, a nie „jak najszybsze powstrzymanie biegunki za wszelką cenę”.
Odwodnienie – największe ryzyko u dzieci
To nie sama biegunka jest najgroźniejsza, ale odwodnienie, które może rozwinąć się znacznie szybciej niż u dorosłego. Aktywny, spocony maluch w upale przy jednoczesnej utracie płynów z powodu biegunki ma znacznie mniejszy margines bezpieczeństwa.
Kilka sygnałów ostrzegawczych, które powinny skłaniać do pilnej konsultacji medycznej, a nie szukania kolejnego „domowego sposobu”:
Objawy alarmowe przy biegunce i wymiotach u dzieci
Zamiast próbować rozstrzygać, czy to jeszcze „zwykła jelitówka”, czy już powód do niepokoju, lepiej trzymać się kilku prostych kryteriów. One nie zastąpią badania, ale pomagają zdecydować, że czas przerwać wycieczkę i szukać lekarza.
- bardzo mała ilość lub brak siusiania – sucha pielucha przez kilka godzin u niemowlęcia lub wyraźnie rzadsze wizyty w toalecie u starszaka, ciemny mocz, gryzący zapach;
- suchość śluzówek – spierzchnięte, suche usta, brak łez przy płaczu, „suchy język”;
- senność, apatia, „brak kontaktu” – dziecko leży, trudno je zachęcić do picia, reaguje słabiej niż zwykle;
- uporczywe wymioty – każdy łyk kończy się wymiotami, nie udaje się utrzymać płynów;
- krew w stolcu lub wymiotach – także ciemne, smoliste stolce lub fusowate wymioty;
- silny, narastający ból brzucha, wzdęty brzuch, dziecko nie pozwala się dotknąć;
- wysoka gorączka, szczególnie u niemowląt i małych dzieci, z wyraźnym pogorszeniem stanu ogólnego.
Jeśli kilka z tych objawów występuje jednocześnie lub epizod biegunki/wymiotów utrzymuje się kilka dni bez poprawy, to scenariusz na konsultację lekarską, a nie kolejną saszetkę „na jelita” z lokalnej apteki.
Co i jak podawać do picia przy biegunce
Najlepsze nawadnianie to takie, które dziecko faktycznie przyjmie. Z punktu widzenia medycyny idealny jest doustny płyn nawadniający, ale w praktyce bywa różnie z akceptacją smaku.
- ORS w małych porcjach – co kilka minut po łyku–dwa, zamiast jednorazowego wypicia całej szklanki; to zmniejsza ryzyko wymiotów;
- modyfikowanie smaku – po uzgodnieniu z lekarzem można czasem delikatnie zmieszać ORS z niewielką ilością soku; „sztywne” trzymanie się tylko jednego smaku często kończy się odmową picia;
- unikać samej wody przy nasilonej biegunce – nie uzupełnia elektrolitów, co przy dłuższym epizodzie nie jest wystarczające;
- zrezygnować z napojów gazowanych i bardzo słodkich – mogą nasilać biegunkę i podrażniać żołądek.
Jeżeli każda próba podania nawet niewielkiej ilości płynu kończy się natychmiastowymi wymiotami, nie chodzi już o „wybór najlepszego napoju”, tylko o pilną ocenę lekarską i często nawadnianie dożylne.
Dieta przy zaburzeniach żołądkowo-jelitowych
Zalecenia dietetyczne zmieniały się na przestrzeni lat – dziś podchodzi się do nich bardziej elastycznie niż w czasach sztywnej „diety kleikowej”. Kluczowe pytanie brzmi: czy dziecko/ dorosły ma apetyt i czy jest w stanie tolerować posiłki.
- początek – faza ostrego epizodu: priorytetem są płyny; posiłki mogą być ograniczone lub przejściowo odłożone;
- stopniowy powrót do jedzenia: lekkostrawne produkty – gotowany ryż, ziemniaki, banan, marchewka, sucharki, naturalny jogurt (jeśli tolerowany);
- unikanie ciężkostrawnych dań: smażone, tłuste potrawy, fast foody, dużo surowych warzyw i owoców oraz nowości kulinarnych lepiej zostawić na później;
- u niemowląt karmionych piersią – zwykle nie odstawia się od piersi; częstsze, krótsze karmienia działają jednocześnie jak pokarm i płyn nawadniający.
Nagłe wprowadzenie „super restrykcyjnej” diety bez konsultacji zazwyczaj bardziej wydłuża dochodzenie do formy niż pomaga. Jeżeli jelita zaczynają pracować lepiej, zwykle można dość szybko wracać do normalnego jedzenia, obserwując tolerancję.
Kiedy leki „na żołądek” są dodatkiem, a nie rozwiązaniem
Popularne preparaty osłaniające błonę śluzową, ziołowe krople trawienne czy tabletki na zgagę często lądują w apteczkach „na wszelki wypadek”. Problem w tym, że są dodatkiem do sensownej diagnostyki i modyfikacji diety, a nie odpowiedzią na każdy ból brzucha.
- przejedzenie, ciężki posiłek – czasem wystarczy przerwa w jedzeniu, spokojny spacer, nieco więcej wody; sięganie od razu po „koktajl leków” bywa nadgorliwością;
- nawracająca zgaga u dorosłych – jednorazowa tabletka może pomóc, ale przy częstych epizodach lepiej szukać przyczyny niż opierać się tylko na samoleczeniu;
- u dzieci silny ból brzucha + leki „na trawienie” – to połączenie bywa mylące; zamaskowanie objawów niekiedy opóźnia rozpoznanie poważniejszych problemów (np. zapalenia wyrostka).
Jeżeli ból brzucha nawraca, mimo że jedzenie i nawodnienie są rozsądnie prowadzone, jest to argument za konsultacją, a nie za dokładaniem kolejnych preparatów z ogólnodostępnej półki.
Profilaktyka jelitowa przed i w trakcie wyjazdu
Zamiast liczyć na to, że „tym razem nas ominie”, można ograniczyć ryzyko, choć nie da się go wyeliminować do zera. Kilka nawyków bywa skuteczniejszych niż najbardziej rozbudowana saszetka leków.
- woda – w krajach o gorszych standardach sanitarnych bezpieczniej używać wody butelkowanej nie tylko do picia, ale też do mycia zębów dzieci;
- lód w napojach – pochodzi często z wody kranowej; dla małych dzieci lepiej z niego zrezygnować;
- surowe warzywa i owoce – im mniej obierania i mycia przed podaniem, tym większe ryzyko; owoce, które można obrać samodzielnie (banany, cytrusy), są bezpieczniejsze;
- street food – bywa świetny, ale przy małych dzieciach rozsądniej wybierać miejsca z wyraźnym „przerobem” i jedzeniem przygotowywanym na świeżo, zamiast długo stojących potraw;
- higiena rąk – żel lub chusteczki antybakteryjne przydają się zwłaszcza przed posiłkami w terenie, gdy brak dostępu do wody z mydłem.
W niektórych sytuacjach lekarz może zaproponować probiotyk „na start” przed wyjazdem, zwłaszcza przy planowanych podróżach do regionów o wysokim ryzyku biegunek turystycznych. Nie jest to obowiązkowy standard, tylko opcja do rozważenia indywidualnie.
Leki na alergię, ukąszenia i problemy skórne w podróży
Dlaczego nawet „niealergiczna” rodzina powinna mieć coś przeciwalergicznego
Ukąszenie owada w okolicy oka, rozsypana po ciele pokrzywka po nowym jedzeniu, gwałtowny katar po kontakcie z roślinami – takie epizody zdarzają się także u osób bez zdiagnozowanych alergii. Na wyjeździe, z dala od swojej przychodni, rozsądnie mieć przynajmniej podstawowy lek przeciwhistaminowy.
Nie chodzi wyłącznie o reakcje „spektakularne”. Świąd skóry po licznych ukąszeniach potrafi skutecznie zepsuć noc dziecku i całej rodzinie. Tu prosty, dobrze dobrany preparat robi ogromną różnicę.
Podstawowy zestaw przeciwalergiczny
Zamiast kilku podobnych produktów, lepiej zdecydować się na jeden–dwa preparaty doustne i jeden–dwa miejscowe. Skład dopasowuje się do wieku dzieci, historii alergii i zaleceń lekarza.
- lek przeciwhistaminowy doustny (syrop/krople dla dzieci, tabletki dla dorosłych) – przydatny przy pokrzywce, nasilonym świądzie po ukąszeniach, reakcjach na pokarm lub pyłki;
- żel lub maść łagodząca po ukąszeniach – z substancją przeciwświądową lub delikatnym steroidem, jeśli został wcześniej zalecony przez lekarza; przy dzieciach istotne jest ograniczenie drapania i ryzyka nadkażeń;
- krem z tlenkiem cynku lub łagodzący podrażnienia – sprawdza się przy otarciach od pieluszki, fałdach skórnych u maluchów, lekkich odparzeniach;
- lek steroidowy w maści/kremie – tylko jeśli konkretny preparat był już wcześniej zalecony przy znanych problemach skórnych (np. AZS) i po instruktażu lekarza; nie jest to „ogólny krem na zaczerwienienie u każdego dziecka”.
Przy dzieciach z przebytą anafilaksją (np. po orzechach, użądleniu owada) zestaw ratunkowy powinien być ustalony indywidualnie z alergologiem i obejmować także adrenalinę w autostrzykawce. To nie jest jednak element standardowej apteczki dla każdej rodziny, tylko wynik konkretnego rozpoznania.
Co na oparzenia słoneczne i podrażnienia skóry
Najbezpieczniejszym „lekiem” jest tu profilaktyka – krem z filtrem, nakrycie głowy, przerwy od słońca. Mimo to oparzenia słoneczne wśród dzieci zdarzają się regularnie, często już pierwszego dnia urlopu.
- chłodzący żel lub pianka po opalaniu – bez intensywnych substancji zapachowych, najlepiej hipoalergiczna; przynosi ulgę przy lekkim zaczerwienieniu;
- łagodne kremy na bazie pantenolu/alantoiny – nie zastąpią leczenia oparzeń II stopnia, ale pomagają przy łagodnych podrażnieniach;
- unikanie „domowych patentów” typu smarowanie skóry tłustą maścią tuż po oparzeniu – może to nasilać ból i utrudniać oddawanie ciepła.
Przy pęcherzach, rozległych oparzeniach, objawach ogólnych (osłabienie, gorączka, dreszcze) nie ma sensu testować zawartości apteczki – to scenariusz wymagający pilnej pomocy lekarskiej.
Ukąszenia, użądlenia, kleszcze – co mieć i jak reagować
Planując pobyt w lesie, nad wodą czy w regionach o większej liczbie owadów, rozsądnie założyć, że ktoś zostanie ugryziony czy użądlony. Różnica polega na tym, czy skończy się na świądzie, czy na komplikacjach.
- szczypczyki/pęseta do usuwania kleszczy – precyzyjna, najlepiej w etui; próby „wysysania” czy natłuszczania kleszcza są przestarzałe i niewskazane;
- środek dezynfekujący w żelu lub sprayu – do przemycia miejsca po usunięciu kleszcza czy ukąszeniu;
- zimny kompres – przydatny przy obrzęku po użądleniu, zwłaszcza w okolicy stawów lub twarzy;
- środek łagodzący świąd – miejscowy preparat przeciwświądowy lub doustny lek przeciwhistaminowy;
- repelent na owady – dobrany do wieku dziecka i regionu (inne stężenia w tropikach, inne na polską łąkę); nie każdy produkt „dla dorosłych” będzie odpowiedni dla kilkulatka.
Nagłe, szybko narastające trudności z oddychaniem, obrzęk języka, twarzy, uczucie „guli w gardle” po użądleniu to nie jest sytuacja do „obserwacji”. To bezwzględny powód do wezwania pomocy medycznej, niezależnie od tego, co jest w apteczce.
Choroba lokomocyjna, przeziębienia i „drobne” dolegliwości w drodze
Choroba lokomocyjna – leki i niefarmakologiczne triki
Wymioty w aucie lub autokarze potrafią szybko zamienić rodzinny wyjazd w logistyczny koszmar. Zwykle nie da się tego całkowicie „wyłączyć”, ale można złagodzić objawy.
- lek na chorobę lokomocyjną – w formie tabletek, syropu lub pastylek do ssania; u dzieci trzeba sprawdzić minimalny wiek i dawkowanie, niektóre preparaty działają uspokajająco/sennie;
- podanie leku z wyprzedzeniem – większość wymaga przyjęcia na kilkadziesiąt minut przed podróżą, a nie już w trakcie silnych nudności;
- praktyczne dodatki – wodoodporne podkłady, woreczki na wymioty, zestaw ubrań „na zmianę” w łatwo dostępnym miejscu, wilgotne chusteczki.
Oprócz leków znaczenie mają też niefarmakologiczne elementy: siedzenie przodem do kierunku jazdy, unikanie czytania lub patrzenia w tablet, regularne przerwy na świeżym powietrzu i lekkostrawne posiłki przed drogą.
Infekcje górnych dróg oddechowych w podróży
Najczęściej zadawane pytania (FAQ)
Co powinna zawierać podstawowa apteczka turystyczna dla rodziny z dziećmi?
W wersji „baza” dla aktywnej rodziny przydają się: leki przeciwbólowe i przeciwgorączkowe w dawkach dla dorosłych i dzieci (paracetamol, ibuprofen), podstawowe materiały opatrunkowe (plastry różnych rozmiarów, jałowe gaziki, bandaż elastyczny, opaska podtrzymująca), środek do dezynfekcji ran, preparat na ukąszenia owadów oraz elektrolity nawadniające.
Uzupełnieniem są: krem z filtrem UV, środek na oparzenia słoneczne, preparat przeciwko komarom i kleszczom, termometr, nożyczki z tępym zakończeniem oraz leki przewlekłe wszystkich członków rodziny (z niewielkim zapasem). Reszta zależy już od kierunku, długości wyjazdu i chorób towarzyszących.
Jak dostosować apteczkę turystyczną do wieku dzieci?
Najważniejsze są odpowiednie dawki i formy leków. Dla niemowląt i młodszych dzieci trzeba zabrać leki przeciwgorączkowe w formie czopków lub kropli/syropu, sól fizjologiczną do nosa, środek na odparzenia, aspirator do noska i dobrze działający termometr. Dla przedszkolaków dochodzą syropy przeciwgorączkowe/przeciwbólowe, plasterki „dla dzieci” (często bardziej akceptowane), delikatny środek do dezynfekcji skóry.
Starsze dzieci i nastolatki zwykle akceptują tabletki, więc można uprościć zestaw, ale nadal trzeba liczyć dawki według masy ciała. Osobna kwestia to choroby przewlekłe (astma, alergie, cukrzyca) – tutaj w apteczce muszą znaleźć się wszystkie leki z planu leczenia, czasem w podwójnej kopii (np. drugi inhalator, zapas igieł czy pasków do glukometru).
Co zabrać do apteczki na wyjazd w góry lub trekking z dziećmi?
Na górski trekking ważniejsza jest część „pierwszej pomocy” niż rozbudowany zestaw leków. Podstawą są: mocne plastry i opatrunki na otarcia i pęcherze, bandaż elastyczny (na skręcenia, stabilizację), jałowe kompresy, środek dezynfekujący w małej butelce, folia NRC, leki przeciwbólowe/przeciwgorączkowe oraz pęseta (np. do kleszczy, drzazg).
Realistyczny scenariusz to obtarte stopy albo drobne skaleczenie daleko od schroniska, a nie skomplikowany uraz wymagający „zaawansowanej” apteczki. Przy poważniejszych wypadkach i tak liczy się szybkie wezwanie pomocy, a nie ilość tabletek w plecaku.
Czy na city break lub weekend w mieście też trzeba brać dużą apteczkę?
W mieście, szczególnie w popularnym kurorcie lub dużej aglomeracji, ogromna apteczka zwykle nie ma sensu. Wystarczy mały zestaw: podstawowe leki przeciwgorączkowe dla dorosłych i dzieci, kilka plastrów, środek na biegunkę i reakcje alergiczne, coś na gardło/katar oraz leki przewlekłe w bezpiecznym zapasie. Resztę można w razie potrzeby kupić na miejscu.
Wyjątkiem są rodziny z dziećmi z chorobami przewlekłymi i osoby na lekach trudnodostępnych za granicą – tu „oszczędzanie miejsca” może się zemścić. W ich przypadku kluczowy jest pełny zestaw leków stałych i plan awaryjny (np. kontakt do lekarza prowadzącego, kopia dokumentacji).
Jak nie przesadzić z ilością leków „na wszelki wypadek”?
Najbardziej praktyczne podejście to odwrócić myślenie: zamiast „co jeszcze może się zdarzyć”, zadać kilka konkretnych pytań. Jak daleko będzie do lekarza lub apteki? Jak długo trwa wyjazd? Jakie aktywności planujecie (spokojne zwiedzanie vs rowery, góry, kajaki)? Jakie są realne, a nie katastroficzne scenariusze – otarcia, biegunka, gorączka, ukąszenia, skręcenie kostki.
Na tej podstawie wybiera się absolutne minimum, które pomoże opanować najczęstsze drobne problemy oraz „kupić czas” przy poważniejszych (opatrunki, bandaż uciskowy, folia NRC). Im bliżej cywilizacji, tym bardziej można się ograniczyć. Im dalej w teren, tym ważniejsza jest kompaktowa, ale przemyślana apteczka dzienna w plecaku, a większy „magazyn” może zostać przy miejscu noclegu.
Co spakować do apteczki na wyjazd za granicę z dziećmi?
Podstawowy zestaw jest podobny jak w kraju, ale dochodzą trzy elementy: zapas leków przewlekłych (najlepiej na cały wyjazd + kilka dni), leki „codzienne” kupione w Polsce (bóle, gorączka, biegunka, alergia), oraz dokumentacja: lista leków z dawkami po angielsku, numery polis i kontakt do ubezpieczyciela. To częściowo zabezpiecza przed inną florą bakteryjną, różnymi standardami sanitarnymi i barierą językową.
Wyjątkiem są kierunki poza UE i rejony o utrudnionym dostępie do opieki medycznej – tam lista może być dłuższa, ale dobrze oprzeć ją o konsultację z lekarzem medycyny podróży zamiast samodzielnie kompletować „apteczkę na tropiki z internetu”.
Kiedy wystarczy domowa apteczka, a kiedy przygotować osobną apteczkę turystyczną?
Przy krótkich wyjazdach samochodem w Polsce często wystarczy rozsądnie uzupełniona domowa apteczka: przełożony do saszetki zestaw leków i opatrunków, których i tak używacie na co dzień. Taki wariant działa, gdy jesteście blisko aptek i przychodni, a trasa jest krótka.
Osobna, świadomie zapakowana apteczka turystyczna ma sens przy dłuższych wyjazdach, w góry, na kemping, nad jeziora, na rowery czy kajaki oraz wszędzie tam, gdzie powrót do lekarza trwa dłużej niż kilkanaście minut. Wtedy symboliczne „kilka plastrów do kosmetyczki” przestaje wystarczać, a liczy się szybki dostęp do konkretnych rzeczy w jednym miejscu.
Najważniejsze punkty
- Apteczka turystyczna ma realnie pomagać w typowych, lekkich problemach (otarcia, ukąszenia, gorączka, biegunki), a nie być „alibi” w postaci kilku przypadkowych leków wrzuconych do kosmetyczki.
- Nie ma sensu pakować wszystkiego „na wszelki wypadek” – im więcej preparatów, tym większe ryzyko pomyłek, leków po terminie i chaosu w stresie; lepiej skupić się na tym, co najczęstsze i możliwe do samodzielnego ogarnięcia.
- Skład rodzinnej apteczki musi uwzględniać dzieci (masa ciała, formy leków, które są w stanie przyjąć) oraz różne progi bólu – to, z czym dorosły pójdzie dalej, u dziecka może zakończyć wycieczkę.
- Przy chorobach przewlekłych (astma, alergie, AZS, cukrzyca) apteczka to także zapas leków specjalistycznych i sprzętu – bez tego nawet drobny wyjazd może szybko przerodzić się w sytuację awaryjną.
- Im dalej od cywilizacji i im dłużej trwa dotarcie do lekarza, tym pełniejsza powinna być apteczka „dzienna” w plecaku; przy wyjazdach blisko miasta wystarczy ograniczony zestaw plus leki przewlekłe.
- Dobrym rozwiązaniem jest podział na „bazę” w miejscu noclegu i lżejszy zestaw w plecaku – zbyt ciężka, „wypasiona” apteczka zwykle zostaje w pokoju i w praktyce nie pomaga.






